撰文/外科部 一般外科 陳欽詠醫師
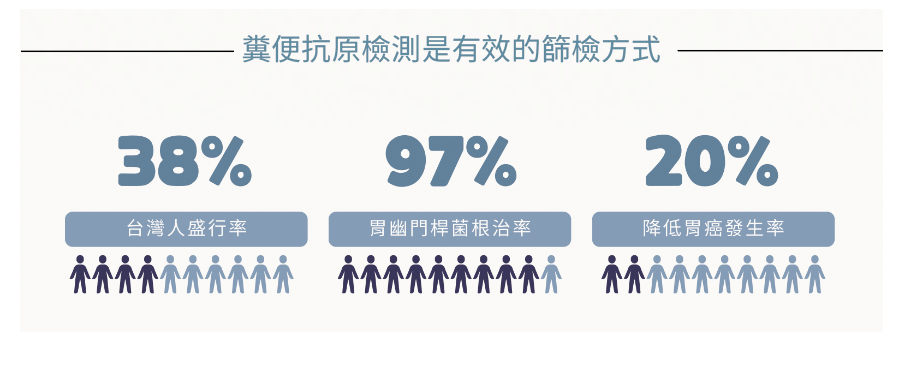
近年來,政府積極推動各項癌症防治與篩檢政策,期望透過制度化的早期發現與治療,實質降低癌症死亡率。除既有的子宮頸癌、乳癌、大腸癌、口腔癌及肺癌等五大癌別外,2026年起更進一步將胃癌納入公費篩檢項目,提供45至74歲民眾終身一次糞便抗原檢測胃幽門螺旋桿菌服務,藉由及早辨識高風險族群,落實癌症預防與健康促進。
從全球胃癌分布圖來看,可以清楚發現胃癌並非平均分布,而是集中在特定區域。中國、台灣、日本與韓國等東亞國家,屬於胃癌發生率偏高的地區。根據癌症登記及死因統計資料顯示,胃癌位居台灣癌症發生人數及死亡率前10名,每年逾4,000人新診斷罹患胃癌,並造成2,000多人死於胃癌。這樣的數字顯示,胃癌並不是遙不可及的疾病,而是實際存在於我們生活周遭的健康威脅。
臨床上,醫師經常遇到因胃部不適前來就醫,最後卻被診斷為胃癌的病人。令人惋惜的是,許多病人確診時往往已屬中晚期,其關鍵原因在於胃癌的早期症狀並不明顯,常被誤以為是一般消化不良或胃炎而延誤治療。這也是為什麼醫界不斷強調,若能在疾病早期時就介入,治療成果將截然不同。
台灣人為何容易罹患胃癌?
為何胃癌在東亞地區特別常見?除了家族遺傳、抽菸、飲酒,以及曾接受胃部手術等危險因子外,飲食文化被認為是重要關鍵之一。東亞地區普遍偏好高鹽分、醃漬、煙燻及加工肉品,這類食物長期刺激胃黏膜,容易引發慢性發炎反應,進而增加胃癌發生的風險。
除了飲食內容之外,亞洲特有的「共食文化」亦值得關注。相較於西方社會多採一人一盤的用餐方式,東亞地區普遍習慣共享菜餚,過去甚至曾有長輩咀嚼後餵食幼兒的生活習慣,無形中增加胃幽門螺旋桿菌傳播的風險;而胃幽門螺旋桿菌早在1970年代就被世界衛生組織(WHO)列為第一級致癌物,感染者罹患胃癌的風險約增加6倍,對胃部健康構成長期隱憂。
胃幽門螺旋桿菌如何誘發胃癌?
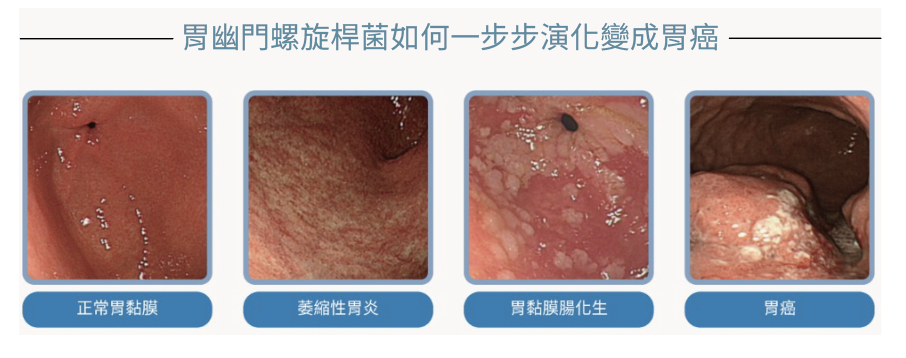
胃幽門螺旋桿菌對胃部的影響是一個長期、漸進的過程。正常的胃黏膜表面平整且具有光澤,一旦受到細菌感染,便會引發慢性胃炎。隨著時間推移,胃黏膜逐漸萎縮,形成萎縮性胃炎。若長期未治療,胃部在反覆發炎與修復的過程中,可能出現腸化生,也就是在胃內出現類似腸道的黏膜組織,代表細胞分化開始異常。當這樣的變化持續進展,最終可能演變為胃癌。
從感染胃幽門螺旋桿菌到發展成為胃癌,平均需要10~20年的時間,甚至更久。這段漫長的過程,正是預防與介入的黃金時期。只要及早發現及早治療,就有機會阻斷疾病進程,大幅降低罹癌風險。
胃癌之所以讓醫療人員感到棘手,關鍵在於早期幾乎沒有明顯症狀。部分病人僅感到輕微消化不良或上腹悶脹,直到出現黑便、血便、吞嚥困難,或進食後容易嘔吐,往往已是晚期。從治療成果來看,第一期與第二期胃癌的治癒率可高達9成,但一旦進入第三期,治療成效便明顯下降。
善用篩檢把風險擋在癌症之前
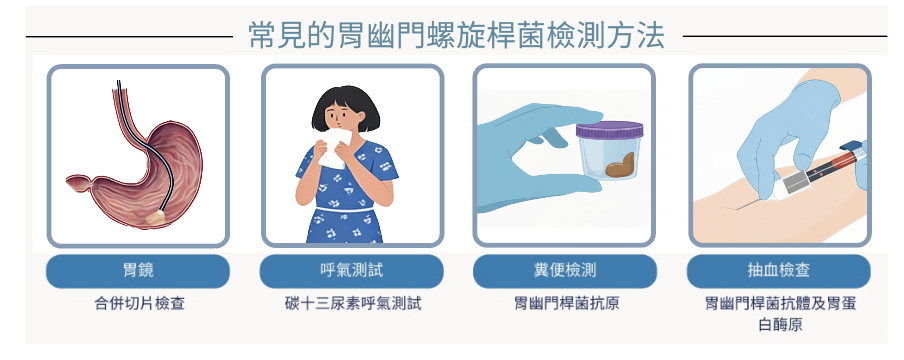
在檢測胃幽門螺旋桿菌的方法中,過去以胃鏡檢查與呼氣測試最為人熟知。胃鏡檢查可直接觀察胃部黏膜,診斷準確度高,但屬侵入性檢查,部分民眾因檢查不適、擔心麻醉風險,或檢查排程較長而卻步。呼氣測試雖為非侵入性檢查方式,但需要於檢查前停用胃藥至少兩周,對於正因胃部不適而持續服藥的民眾而言,往往造成極大的困擾。
政府推動的糞便抗原檢測胃幽門螺旋桿菌服務,兼具便利性與準確性,民眾可於家中自行完成採檢,方式與大腸癌篩檢相似,對日常生活影響小。若檢測結果呈陽性,後續根除治療亦納入健保給付,且治療成功率高達97%。對於已出現萎縮性胃炎或腸化生的病人而言,根除胃幽門螺旋桿菌同樣具有實質助益。
臨床觀察顯示,許多病人在完成治療後,胃黏膜發炎情形可明顯改善;即使部分腸化生病變無法完全逆轉,但只要配合醫囑規律追蹤,也能即早發現異常、及時處理。
胃幽門螺旋桿菌篩檢Q&A,醫師告訴您該注意什麼?
Q:我根除了胃幽門螺旋桿菌後就不會得胃癌嗎?
A: 不一定。約10~15%的胃癌與胃幽門螺旋桿菌無關,且仍有一成的人在完成治療後10年內仍可能再次感染。因此即使完成根除治療,仍需注意身體變化,若有胃部不適,應立即就醫檢查。
Q:74 歲以上的人就不用篩檢嗎?
A: 年齡限制僅為健保給付的政策依據,並不代表相關風險隨之消失;因此超過74歲的長者建議可自費接受糞便抗原檢測胃幽門螺旋桿菌服務,檢測費用約為數百元,負擔相對輕微,卻有實質的健康促進效益。
Q:有胃潰瘍或胃食道逆流的病人,是否更需要接受胃幽門螺旋桿菌篩檢?
A: 胃潰瘍與胃幽門螺旋桿菌感染密切相關,細菌會加重胃黏膜損傷,若不根除,潰瘍可能復發,甚至增加胃癌風險。雖然胃食道逆流與幽門桿菌無直接相關,但診斷胃食道逆流及評估嚴重度往往仰賴胃鏡,若在進行胃鏡檢查時有發現疑似感染胃幽門螺旋桿菌的徵象,醫師會視情況做切片或快速尿素酶試驗,便可以確認有無胃幽門螺旋桿菌感染。